東京で「歯髄再生療法」に取り組む歯科医院
東京で「歯髄再生療法」に取り組む歯科医院
虫歯が原因で、歯の神経を取る治療をしなければならないと宣告された方、事故やケガなどによって歯をぶつけて神経が機能しなくなってしまった方へ。このようなお悩みはありませんか?まだ諦める必要は無いかもしれません。当院では、まだ日本国内でも対応している医院がごくわずかしかない「歯髄再生療法」に対応している東京都世田谷区上北沢にある歯科医院です。
神経を取ると言われたが、それ以外に歯を残す方法は無いのだろうか?

歯をぶつけて神経の機能を失ったけど、回復できないか?

失活歯が将来的に病巣にならないか不安で何とか避けたい。
インプラントにはしたくないし、入れ歯はもっと嫌だ。














歯髄とは、一般的に「歯の神経」として知られる、歯の中心部に位置する非常に重要な組織を指します。象牙質の内側にあり、神経・血管・リンパ管が集まった複雑な構造をしています。この歯髄は、単に痛みを感じさせる知覚機能を持つだけでなく、歯に水分や栄養を供給し、健康を維持する役割を果たしています。さらに、虫歯が進行するのを抑える防御機能や、歯が損傷した際に象牙質を修復する再生能力も備えており、歯を丈夫で長持ちさせるために欠かせない存在です。 しかし、外傷や虫歯の進行によって歯髄が損傷したり、治療の過程で除去されると、歯の健康に大きな影響が及びます。具体的には、歯が脆くなり、割れやすくなる、痛みを感知できなくなることで症状の悪化に気づきにくくなる、さらには歯の色が変色して審美性が低下するといった問題が生じます。そのため、可能であれば歯髄を保存する治療が推奨されますが、やむを得ず歯髄を除去した場合には別の方法で補う必要があります。 こうした状況において注目されているのが「歯髄再生療法(治療)」です。この歯髄再生療法(治療)は、親知らずや乳歯から採取した「歯髄幹細胞」を利用し、失われた歯髄や象牙質を再生させる方法です。幹細胞を移植することで、歯が再び健康な状態を取り戻し、本来の機能を回復することが期待されます。歯髄再生治療は、これまでの「失った歯髄を補う」という概念を超え、実際に元の状態に近づけることを目指した先端的な治療法です。 ただし、この治療が適用できるかどうかは歯の根の状態や幹細胞の質によって異なります。
歯髄幹細胞を利用した再生医療の一つに、「歯髄再生治療」があります。この治療では、虫歯が進行した歯や、事故・スポーツなどで損傷した歯の歯髄を除去し、内部を洗浄した後、歯髄幹細胞と薬剤を移植することで、失われた神経を再生させます。また、すでに抜髄され、人工材料が充填されている歯でも適用できる場合があります。 この新しい治療法は、2020年に日本で承認され、世界的にも先進の医療技術として注目を集めています。歯を抜かずに神経の機能を取り戻せる可能性を持つことから、従来の根管治療に代わる新たな選択肢として期待されています。

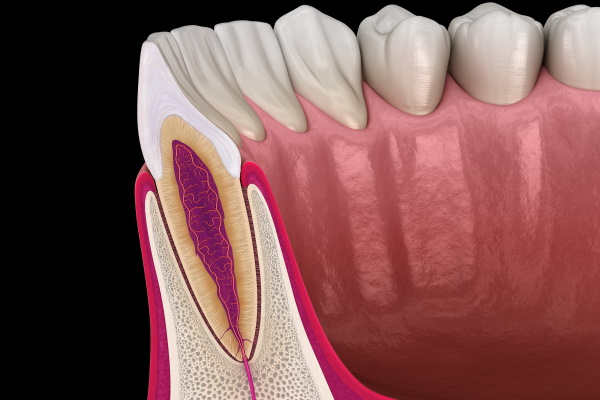
「歯髄(しずい)」とは、歯の中心部に位置する非常に重要な組織で、神経・血管・リンパ管が集まった複雑な構造をしています。一般的には「歯の神経」として知られていますが、その役割は単に痛みを感知するだけではありません。歯髄は、歯の根を通じて体内の他の組織とつながっており、外部からの刺激や痛みを感知して体に伝える機能を持つと同時に、歯に水分や栄養を供給して健康を維持する役割を果たしています。この水分と栄養の供給は、歯を丈夫でしなやかに保ち、外部からの圧力や衝撃に耐えられるようにするために欠かせません。また、歯髄は歯がダメージを受けた際に修復を助ける働きも担っています。例えば、象牙質に小さな亀裂が入った場合、歯髄から新しい象牙質を形成して傷ついた部分を補修することがあります。これにより、歯が長期的に健康な状態を保つことが可能になるのです。さらに、歯髄が歯の中心部に存在することで、歯全体の生体機能が保たれています。このように、歯髄は歯そのものの寿命を延ばすために非常に重要な役割を果たしているのです。
歯髄を除去する(歯の神経を抜く)ことで、さまざまなトラブルが発生する可能性があります。例えば、歯が栄養や水分を供給されなくなるため脆くなり、割れやすくなるリスクが高まります。また、痛みの感覚が失われることで、虫歯やその他の問題が進行しても気づきにくくなる場合があります。さらに、見た目にも変色が生じやすくなり、審美性の低下が懸念されます。こうした理由から、歯髄を保存する治療法が重要視されています。歯髄を除去する(歯の神経を抜く)と、次のようなトラブルが発生する懸念があります。
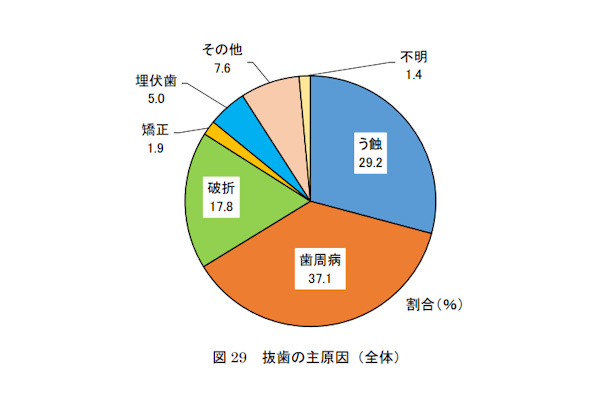
公益財団法人8020推進財団の調査(2018年実施、第2回永久歯の抜歯原因調査)によると、永久歯の抜歯原因として最も多いのは歯周病で37.1%を占め、次いで虫歯(う蝕)が29.2%、そして歯の破折が17.8%とされています。 歯髄を失うと、歯髄が持つ栄養や水分を供給する機能が失われるだけでなく、歯の内部に侵入した細菌への抵抗力も著しく低下します。さらに、痛みを感じる知覚がなくなることで、虫歯が進行しても気づきにくくなり、発見が遅れた結果、虫歯が重症化してしまうケースも少なくありません。その結果、抜歯が必要になることがあるのです。 また、抜歯原因の3位である「破折(はせつ)」は、歯が折れてしまうことを指します。歯の神経を抜く際の治療で歯を削ることで厚みや強度が低下し、さらにクッションの役割を果たしていた歯髄が失われることで、歯が折れるリスクが高まるのです。このように、歯髄を失うことは、歯の寿命を短くする大きな要因となることが分かります。
歯髄は、虫歯の進行により除去せざるを得なくなるケースが多く、一般的には「歯の神経を抜く治療」として知られています。しかし、歯髄を失う原因はそれだけではありません。転倒や事故、スポーツ時の衝撃などにより歯に強い外力が加わると、歯髄が損傷し、一部または全ての機能が失われることがあります。特に、前歯は外部からの衝撃を受けやすく、歯髄の損傷リスクが高い部位です。 また、歯の破折によって歯髄が露出し、細菌感染を引き起こすことで機能が失われることもあります。さらに、加齢に伴い歯髄の血流が低下し、次第に機能が衰えるケースも報告されています。根管治療後に細菌感染が進行し、再治療が難しくなることで歯髄の機能が完全に失われることもあります。 このように、歯髄を失う原因はさまざまであり、一度失ってしまうと自然に回復することはほぼありません。そのため、歯髄を保護するためには、適切な虫歯予防、外傷防止対策、そして早期治療が重要です。
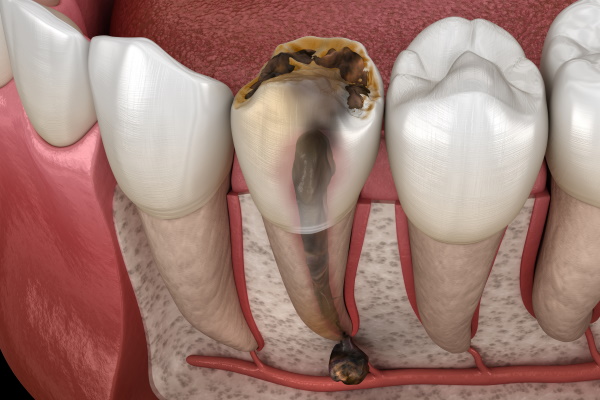

歯髄は、歯の健康を支える上で欠かせない役割を担っています。歯髄が存在することで、外部からの刺激や異常を素早く感知し、初期段階で適切な治療を受けることが可能になります。これにより、虫歯や感染症の進行を防ぎ、歯の寿命を延ばすことができます。 しかし、歯髄を失うと、歯の強度が著しく低下し、折れやすくなることが知られています。これは、歯髄が歯の内部構造を支え、歯の強度と耐久性を維持する役割を果たしているためです。また、歯髄は象牙質の修復機能を持ち、ダメージを受けた際に新しい象牙質を形成して歯を守る働きをしています。しかし、歯髄を失うとこの修復機能が失われるため、歯は次第に脆くなり、破折のリスクが高まります。さらに、折れてしまった歯は修復が難しく、最終的に抜歯が必要となるケースが少なくありません。 加えて、歯髄は口腔内の細菌やウイルスに対する防御壁としても機能し、感染症を防ぐ役割を果たしています。意外と知られていませんが、歯の細菌感染が全身の健康に影響を及ぼすこともあります。細菌が血管やリンパ管を通じて全身に広がることで、心臓病や糖尿病、呼吸器疾患、脳卒中などのリスクが高まることが指摘されています。そのため、歯髄を健康に保つことは、単に歯を守るだけでなく、全身の健康維持にも深く関わっています。
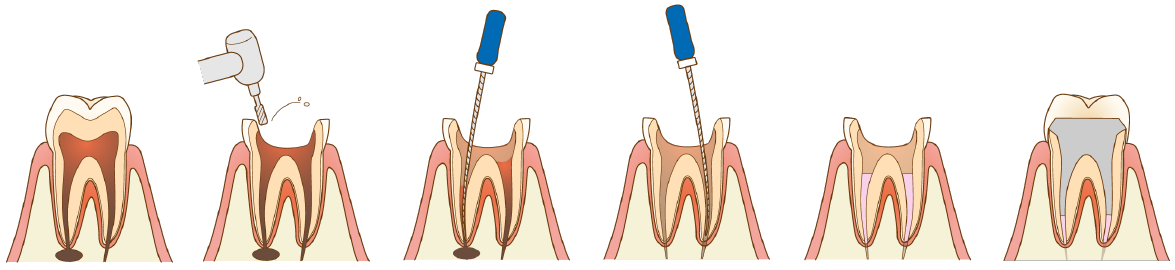
歯髄の一部または全部の機能が失われた場合、一般的には次のような治療が行われます。
・歯髄温存療法(歯髄保存療法・間接覆髄法)
・根管治療(抜髄+根管充填)
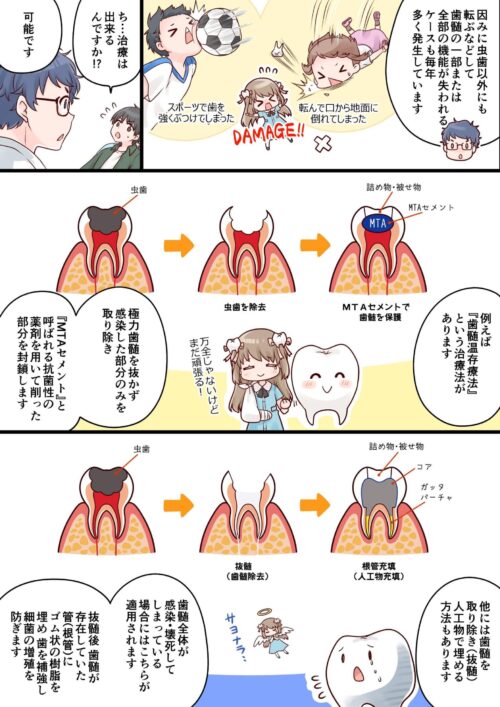
根管治療とは、炎症や感染を起こした歯髄(しずい)を除去(抜髄)し、歯の根の内部(根管)を徹底的に洗浄・消毒した後、人工材料で密封する治療法です。主に、虫歯の進行や外傷によって歯髄が感染・壊死してしまった場合に行われます。治療の流れとしては、抜髄後に根管内部を洗浄・消毒し、ガッタパーチャと呼ばれるゴム状の樹脂を充填した後、コア(土台)を入れ、最終的に被せ物を装着するのが一般的です。
一方で、歯髄温存療法は、可能な限り歯髄を残すことを目的とした治療法です。感染した部分のみを慎重に除去し、『MTAセメント』と呼ばれる抗菌性の高い薬剤を用いて削った部分を封鎖することで、歯髄の機能を維持します。この方法により、歯髄を抜かずに治療を行える可能性が高まり、歯の自然な生理機能を保つことができます。
従来、歯髄を抜いた(抜髄した)歯に対しては、根管内を洗浄・消毒した後に人工物を充填し、補強する治療が一般的でした。しかし、人工物で密封するだけでは、歯の栄養供給や修復機能が失われ、将来的に歯が脆くなり、破折や抜歯のリスクが高まることが懸念されます。 そこで注目されているのが「歯髄再生治療」です。この治療法では、抜髄した歯の根管内に歯髄幹細胞を移植し、神経を再生させることで、本来の機能を取り戻します。歯に必要な水分や栄養を供給できるようになり、歯の寿命を延ばすことが期待されています。
| メリット | デメリット |
|---|---|
| ・神経組織である歯髄を失うため痛覚がなくなる ・感染した歯髄を除去することで感染拡大を防げる | ・歯髄を失い細菌への抵抗力や栄養供給能力、組織修復能力などが失われる ・歯が脆くなり歯が折れるリスクや抜歯するリスクが高まる ・歯の変色リスクが高まる ・痛みを感じず再び虫歯が進行した際に気づきにくい |
| メリット | デメリット |
|---|---|
| ・歯髄を残すことができ細菌への抵抗力や栄養供給能力、組織修復能力など失わずに済む ・歯の強度を保つことができ抜歯するリスクも抑えられる | ・虫歯が進行している場合(C3、C4)は治療が適用できないことが多い ・すでに歯髄全体が壊死している場合や抜髄した後などは治療不可 ・加齢とともに成功率が下がる傾向にある ・保険が適用されない |
| メリット | デメリット |
|---|---|
| ・歯髄の再生により細菌への抵抗力や栄養供給能力、組織修復能力などの歯髄の機能を回復させることができる ・抜髄によって下がった歯の強度を高めることができる ・歯が折れるリスク、抜歯するリスクを低減できる | ・不用歯(噛み合わせに影響しない歯)の抜歯が必要 ・保険が適用されない ・(他の治療法と比較して)治療期間が長い ・細胞の培養や組織の再生が 成功しない可能性がある |

幹細胞を移植し、健康な歯の神経(歯髄)を再生させることで、歯に栄養が行き渡るようになり、より丈夫な「自分の歯」を長く維持することが可能になります。さらに、歯髄は柔らかいクッションのような役割を果たしており、外部から強い衝撃を受けた際に歯が折れるリスクを軽減する効果も期待できます。 この治療法の発展により、従来の「神経を抜き、根管内に人工物を充填する」という方法に代わり、「歯髄を再生し、本来の機能を取り戻す」という新たな選択肢が生まれました。これにより、歯の自然な生理機能を維持しながら、長期的に健康な口腔環境を保つことが可能になります。 さらに、今後は自分自身の幹細胞だけでなく、近親者など他者の歯髄幹細胞を活用した治療の実用化も視野に入れ、さらなる研究・開発が進められています。歯科医療の未来において、歯髄再生治療はより多くの人にとって画期的な選択肢となることが期待されています。
・一度治療済みの根に関しては根の先が詰まっていたり、形が極端に変わってしまっていると治療が難しくなる場合があります。
・根の先の大きな炎症があり、通常の根管治療で引いてこない場合は、外科処置を兼用します。
・根が完全に割れてしまっている場合は抜歯になることがあります。
・自分の細胞を使用するのでリスクは少ないですが、まれに細胞が弱いと、培養ができなかったり移植しても再生しない場合があります。

| 曜日 | 午前 | 午後 |
| 平日 | 9:00-13:00 | 14:30-20:00 |
| 土曜・日曜 | 9:00-13:00 | 14:00-18:00 |
